Pied | Arthropathies
Métatarsalgies chez une patiente de 22 ans.
Perte de substance concave du versant articulaire de la tête du 2ème métatarsien ( ![]() ) qui apparaît aplatie et élargie. Discret pincement de l'interligne articulaire avec petits corps étrangers intra articulaires.
) qui apparaît aplatie et élargie. Discret pincement de l'interligne articulaire avec petits corps étrangers intra articulaires.
Premier rayon douloureux chez une jeune femme sans notion de traumatisme.
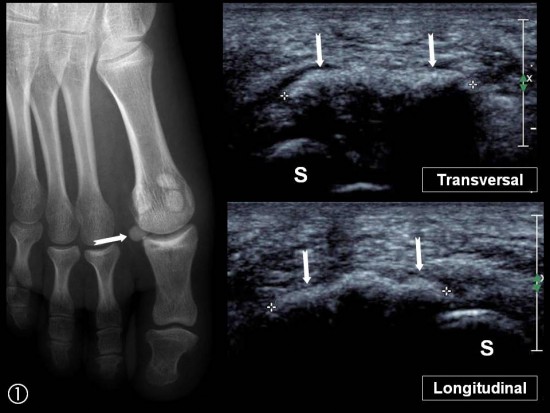
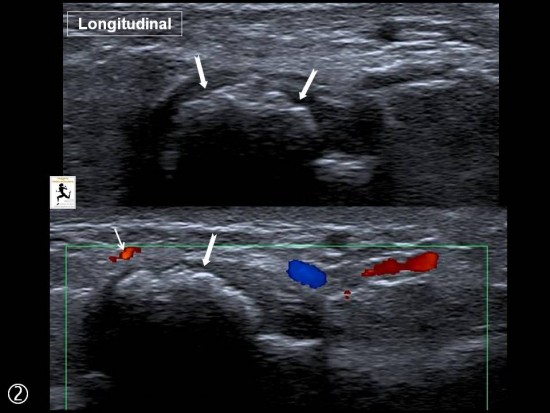
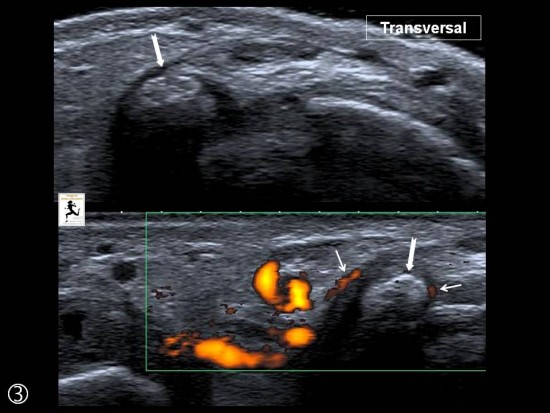
Macrocalcification dense de type A (flèches blanches) localisée en regard du versant capsulaire latéral à distance du tendon Fléchisseur de l'hallux et des sésamoïdes (S).
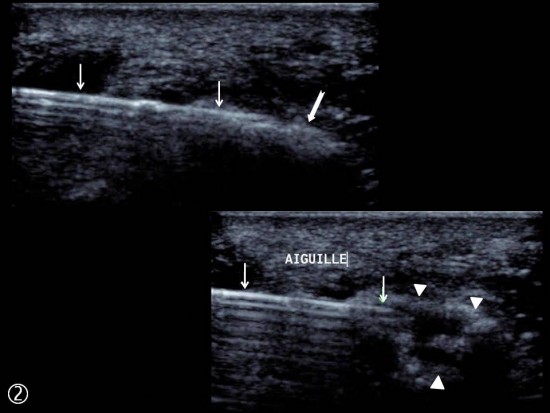
Traitement (petites flèches blanches) avec succès par ponction - lavage échoguidée (têtes de flèche blanches)
Métatarsalgie centrée sur le premier rayon sans notion de traumatisme.
Le versant latéral de la première articulation métatarsophalangienne est le siège d'une calcification dense visible à la fois sur le bilan radiographique et l'échographie (flèches blanches) avec importante hyperhémie de voisinage (petites flèches blanches).
Patiente de 44 ans suivie pour une polyarthrite rhumatoïde et adressée pour bilan de métatarsalgies.
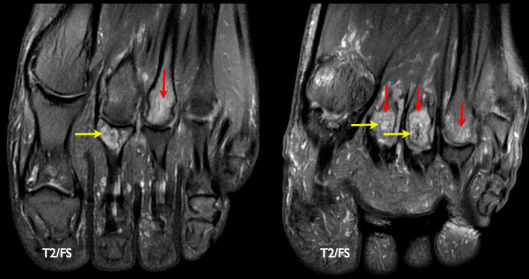
IRM montrant la présence de synovites métatarso-phalangiennes des 2èmes, 3èmes et 4èmes rayons objectivées par :
- une prise de contraste des structures capsulo-synoviales après injection de gadolinium (flèches bleues)
- des lésions érosives périphériques (flèches jaunes)
Un oedème de la moelle osseuse est aussi présent (flèches rouges) et apparait en hyposignal T1 et hypersignal T2.
Coupes axiales en pondération T1 + coupes coronales en pondération T1 FS après injection de gadolinium. 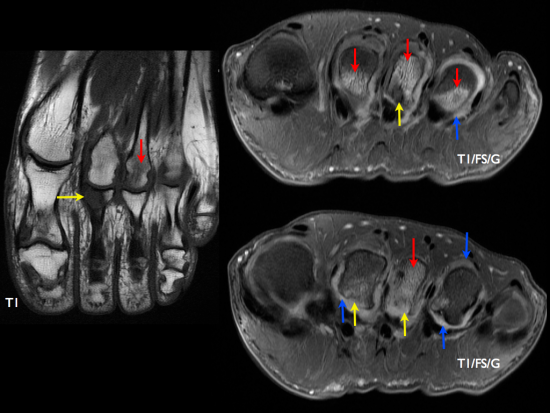
Coupes axiales en pondération T2/FS:
Coupes axiales en pondération T1 F après injection de gadolinium:
Reference:
Early rheumatoid arthritis: a review of MRI and sonographic findings.
Boutry N, Morel M, Flipo RM, Demondion X, Cotten A. AJR Am J Roentgenol. 2007 Dec;189(6):1502-9.
Patiente diabétique de type 2 de 57 ans adressée pour bilan de pied chaud et douloureux. Exploration IRM du pied gauche.
Coupes pondérées DP FAT SAT illustrant un oedème de plusieurs os du tarse notamment du médio-pied et de l'arrière pied, à prédominance sous-chondrale de part et d'autre des interlignes articulaires :
(a) et (b) : Coupes sagittales montrant l'atteinte congestive des interlignes talo calcanéen, talo naviculaire et calcanéo naviculaire.
(c) : Coupe coronale de l'arrière pied illustrant un oedème sous chondral de l'interligne talo calcanéen associé à une impaction épiphysaire en hyposignal (flèche bleue).
(d) Coupe axiale montrant un oedème du Chopart latéral et du Lisfranc médial.
Coupes pondérées T1 illustrant un aspect "crénelé" des surfaces articulaires notamment des interlignes de Chopart et Lisfranc, secondaire à leur fragmentation en rapport avec un ostéoarthropathie chronique du diabétique.
(e) et (f) : Coupes sagittales : flèche orange : aspect crenelé du Lisfranc médial, flèche verte : aspect de pied en "piolet" (rocker bottom deformity), le cuboïde devenant une surface portante,
(g) : Coupe axiale montrant l'aspect irrégulier des berges articulaires associé à un hyposignal sous chondral modéré en rapport avec l'oedème.
Conclusion :
Cet examen illustre une ostéoarthropathie nerveuse du diabétique en phase inflammatoire (pied de Charcot), qui correspond à une arthropathie destructrice liée à plusieurs facteurs dont la neuropathie diabétique (troubles de la proprioception, troubles de la sensibilité douloureuse et atteinte du système nerveux végétatif), l'inflammation non contrôlée et l'artériopathie.
A la phase aigüe, le pied est rouge, chaud et oedémateux. La douleur est inconstante liée à la neuropathie. Ces signes sont souvent précédés d'un traumatisme souvent passé inaperçu.
Au stade chronique, l'oedème peut persister avec un effondrement du medio-pied. Des poussées inflammatoires peuvent réapparaître à l'occasion d'un nouveau traumatisme.
Le diagnostic différentiel est l'ostéoarthrite infectieuse mais certains signes sont en faveur de l'ostéoarthropathie nerveuse diabétique : l'atteinte préférentielle de l'interligne de Chopart et Lisfranc, l'atteinte d'emblée articulaire avec prédominance sous chondrale des anomalies, l'atteinte d'emblée poly-articulaire et les anomalies de signal osseux qui demeurent en hyposignal modéré.
Gil HC, Morrison WB. MR Imaging of diabetic foot infection. Semin Musculoskelet Radiol 2004;8:189-98.
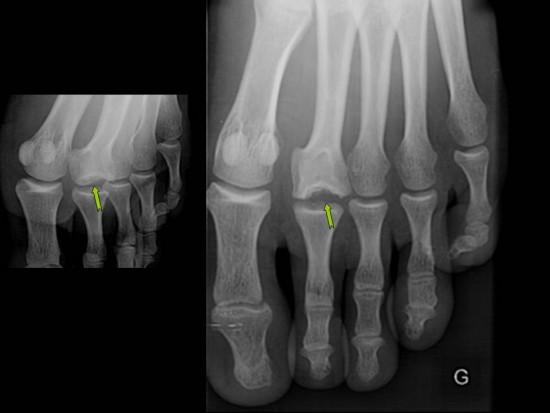
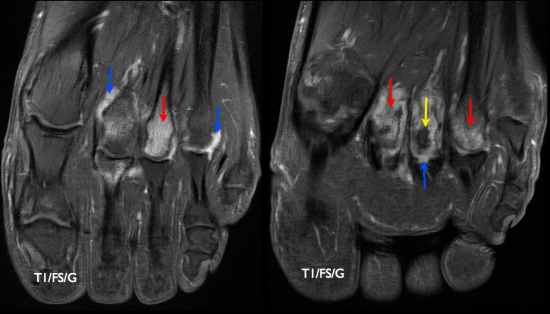
Patiente de 14 ans pratiquant la course à pied, adressée pour bilan de douleurs chroniques de la tête du troisième métatarsien, avec radiographie initiale sans particularité. Exploration IRM.
Coupes pondérées T2 FAT SAT explorant l'avant pied droit : (a) coupe axiale montrant un oedème intéressant la tête du troisième métatarsien (flèche verte), (b) coupe sagittale montrant une ligne serpigineuse en hyposignal allant de corticale à corticale (flèche bleue) associée à un affaissement de la plaque sous-chondrale de la tête du troisième métatarsien (flèche orange), (c) coupe coronale correspondante
Coupes pondérées T1 correspondantes : (d) coupe axiale : oedème (flèche verte) et affaissement de plaque sous chondrale avec légère déformation de la tête du troisième métatarsien (flèche orange), (e) coupe sagittale : affaissement de la tête du métatarsien avec ligne serpigineuse allant de corticale à corticale (flèche bleue), (f) coupe axiale correspondante
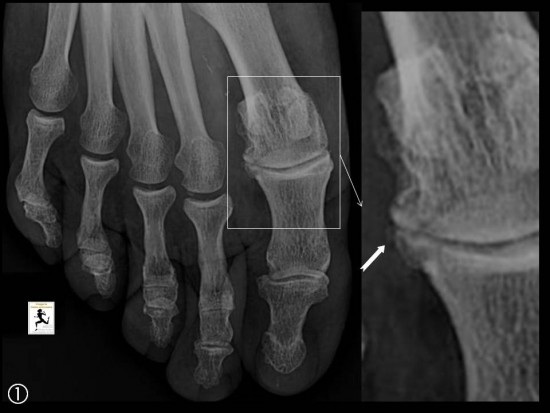
Le bilan a été complété par une radiographie standard, confirmant l'affaissement de la plaque sous-chondrale de la tête du troisième métatarsien (flèche orange). L'interligne articulaire est respecté. (Grade 3 de Smillie)
Ce cas illustre une maladie de Freiberg (ou deuxième maladie de Kohler), correspondant à une ostéonécrose aseptique, touchant le plus souvent la tête du 2ème métatarsien mais pouvant également intéresser le 3ème métatarsien.
Cette affection touche le plus souvent la femme jeune (début dans l'adolescence).
L'étiologie est mal connue, l'hypothèse serait celle d'une nécrose avasculaire favorisée par des facteurs micro traumatiques et des troubles de l'appui (notamment liés à un métatarsien trop long).
Smillie a proposé une classification de cette pathologie :
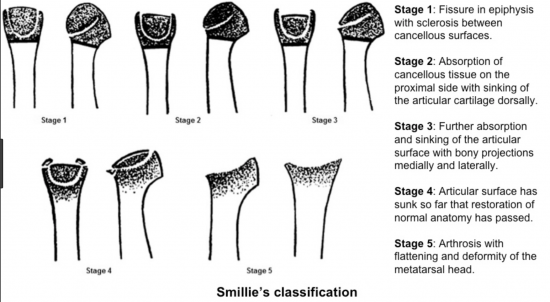
Au stade débutant, un simple traitement orthopédique peut être proposé mais en cas d'échec ou de stade évolué, une ostéotomie de flexion dorsale est la règle.
Smillie I (1957) Freiberg’s infraction (Kohler’s second disease).J Bone Joint Surg 39B:580
https://www.orthobullets.com/foot-and-ankle/7018/freibergs-disease
Patiente adressée pour bilan de douleurs et contractures du pied gauche.
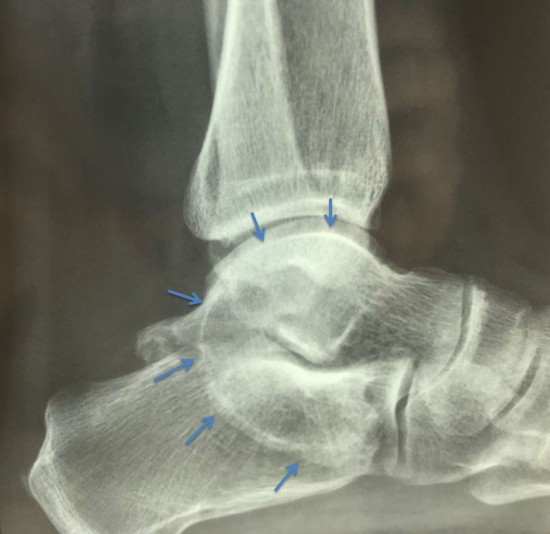
Image 1 : Radiographie standard : Signe de l'anneau ( ¨C sign¨) : correspondant de profil à un arc continu entre la bord médial du talus et le sustentaculum tali, evoquant une synostose talo calcanéene. (Flèches bleues)
Images 2 et 3 : TDM : Aspect de pseudarthrose (interligne verticale avec condendation et irrégularités des berges) entre le sustentaculum tali et le bord médial du talus. (Flèches rouges)
Images 4 et 5 : IRM : Confirmation de la synostose incomplète (synchondrose ou synfibrose du fait de l'absence de pont osseux complet) talo calcanéene, avec critères de micro instabilité avec un oedème en hypersignal DP FAT SAT des berges de la synostose, permettant d'expliquer les douleurs de la patiente. (Flèches vertes)
Les synostoses congénitales du tarse correspondent à la fusion congénitale de deux ou plusieurs os du tarse et peuvent être bilatérales dans la moitié des cas. Elles peuvent être osseuses (synostose proprement dite), cartilagineuses (synchondrose) ou fibreuses (synfibrose). Elles peuvent interesser tous les os du tarse mais les synostoses calcanéonaviculaire et talocalcanéene sont les plus fréquentes.



